Среди врожденных аномалий позвоночника врачи выделяют расщепление (удвоение) спинного мозга под названием диастематомиелия, в результате чего происходит его прикрепление к стенам позвоночного канала. Этот порок развития впервые был описан в 1985 г. Заболевание относится к тем, которые чаще всего обнаруживаются паталогоанатомом — до того часто его путают с идиопатическим сколиозом, кифосколиозом и опухолями.
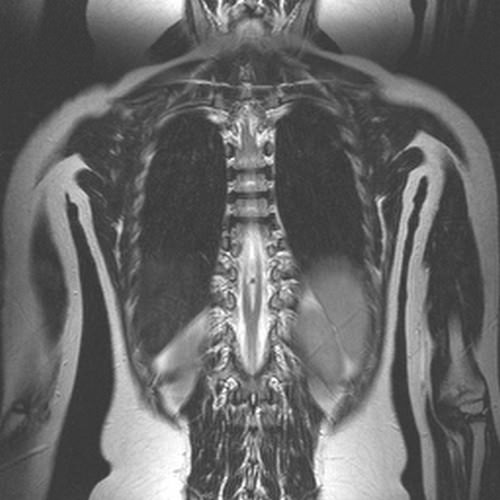
Диастематомиелия — сложный порок спинного мозга
В 1992 г ученые классифицировали заболевание, определив два типа диастематомиелии:
Первый тип — спинной мозг и его оболочки разделяются в сагиттальной плоскости позвоночного канала на две отдельные половины хрящевой или костной перегородкой, иногда костным шипом позвонка, расположенным между его телом и дугой:
- Встречается более, чем в 60% случаях.
- Перегородка тянется обычно на расстоянии от грудного позвонка T1 до поясничного L5 и имеет цилиндрическую, грибовидную, а иногда сложную, опухолевидную форму.
- В каждой половине канала имеется свой отдельный канал и по одной передней и задней нервной ветви.
- Перегородка выходит из стенки позвоночного канала: поверхности дужек, задней или боковой поверхности тел позвонков.
- Встречается диастематомиелия 1-го типа примерно в три раза чаще у девочек, чем у мальчиков.
Второй тип — спинной мозг разделен внутри своей твердой оболочки хрящевой перепонкой, при этом сам позвоночный канал не разделен.
- Частота заболеваемости — 35 — 40%.
Причины диастематомиелии спинного мозга
Хромосомная теория при диастематомиелии у новорожденных точно не доказана. Если порок имеет изолированное проявление, вероятность хромосомной аномалии низкая.
Одна из возможных причин — нарушение внутреннего кальциевого обмена:
Остеосинтез из-за повышенного количества остеобластов преобладает над резорбцией, что приводит к фиброзным разрастаниям внутри позвоночного канала.
Как поставить правильный диагноз
Диастематомиелию часто путают с другим врожденным пороком — спиной бифида (расщеплением дужек позвонка). При расщеплении дужек и неполном закрытии спинномозговой трубки возможен выход мешка оболочки спинного мозга и даже самого мозга из позвоночного канала в виде грыжи на наружной поверхности спины.
Если же расщепление скрытое, разглядеть его можно:
- по кожным проявлениям в виде пигментных пятен;
- участкам с обильным оволосением;
- воронкообразному западанию кожи над участком расщепления.
Спина бифида — порок, вызванный аномалиями в хромосомах, отвечающих за остеогенез.
При расщеплении спинного мозга таких явлений не наблюдается.
Еще одно заболевание, от которого нужно суметь отличить расщепление мозга — гемангиома, особенно в случае, когда костная перегородка имеет сложное строение.
Симптомы диастематомиелии
У более 60% детей с расщеплением спинного мозга наблюдаются деформации позвоночника и нижних конечностей.
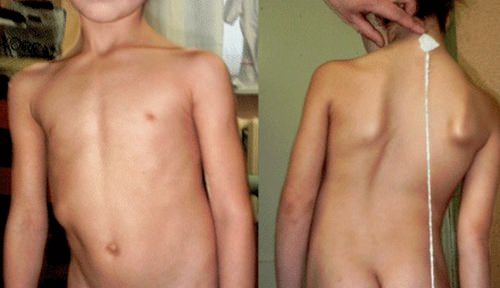
- У детей рано, с трех лет, начинает прогрессировать сколиоз (в 60% случаях), кифоз и кифосколиоз, сопровождающийся сильными неврологическими нарушениями.
- Заболевание в большинстве случаев сочетается со сращением позвонков и их деформацией (клиновидные, бабочковидные позвонки).
- В одной трети случаев возможны симптомы гидромиелии (расширения позвоночного канала) и липомы.
- Появляются симптомы врожденного порока спинного мозга в виде:
- опоясывающих болей;
- нарушенной чувствительности;
- парапарезов нижних конечностей;
- недоразвития мышц ног;
- слабости в конечностях;
- нейрогенных патологий мочевого пузыря и прямой кишки.
Первичная миелодисплазия развивается у детей из-за того, что аномальная костная перегородка в центральном канале препятствует проксимальному перемещению спинного мозга в процессе роста ребенка.
Вторичная миелодисплазия с внешними выраженными клиническими симптомами может впервые проявиться достаточно поздно.
Диагностика диастематомиелии
В пренатальном периоде проводится УЗИ плода (сагиттальная, аксиальная и коронарная плоскости).
Ранняя пренатальная диагностика позволяет выбрать верную тактику лечения еще до наступления симптомов миелодисплазии.
У новорожденных и взрослых расщепление мозга диагностируют при помощи МРТ или КТ:
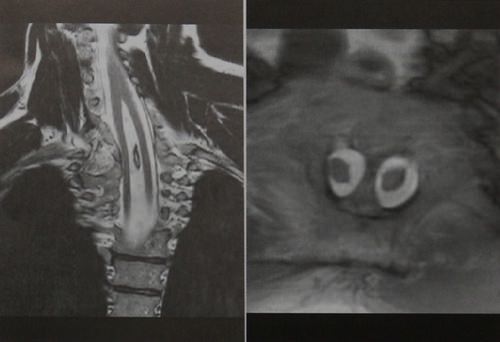
- Выполняется МРТ в двух (сагиттальной и поперечной) плоскостях, а иногда и в третьей — фронтальной, если сколиоз выражен.
- Т1, Т2-взвешенное изображение.
- Толщина среза — 3 мм в области дефекта спинного мозга, на остальных участках — 5 — 10 мм.
- Рекомендовано контрастирование с Т1-взвешенным изображением при наличии в костной или хрящевой перегородке мягкотканных волокнистых структур, чтобы исключить перерождение в опухоль или воспалительный процесс.
- Проводится также МРТ головного мозга.
На фото — результаты МРТ (фронтальная и поперечная проекции), где четко видно разделение спинного мозга перегородкой.
Лечение диастематомиелии
Расщепление спинного мозга — очень сложный порок. Для его лечения нужны усилия медиков разных областей:
- пренатальных врачей;
- педиатров;
- неврологов;
- радиологов;
- ортопедов;
- урологов;
- проктологов
Лечение диастематомиелии эффективно только хирургическое, и только в той стадии, когда не наступили необратимые изменения из-за миелодисплазии: парезы, мышечная атрофия и дисфункции органов.

Хирургическая операция заключается в резекции костно-хрящевой перегородки или шпоры и высвобождении мозга путем удаления спаек.
Консервативное лечение не приводит к решению проблемы и направлено на предотвращение прогрессирования деформации позвоночника, уменьшение болей и иных проявлений. Проводится:
- фиксация корсетами;
- умеренная лечебная физкультура;
- прием НПВС;
- физиопроцедуры;
- профилактика мочевых и кишечных инфекций.
Видео: Спинной мозг.



К сожалению у моей дочери обнаружили в 3-летнем возрасте такую патологию 1 вариант здесь описанный. Год сильно болела. После в нейрохирургии провели операцию и девочка теперь здоровая) 😉
Здравствуйте, Надя! Очень хотелось бы с вами пообщаться… Нашей дочке 1.8 и мы недавно узнали о нашем диагнозе. Если возможно, пришлите на почту ваш номер телефона. Заранее огромное спасибо!