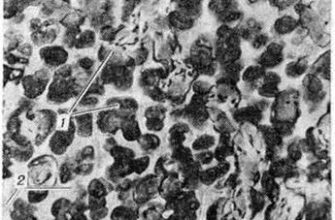
Разрушения хрящевой поверхности коленного сустава обычно связывают с дегенеративным дистрофическим процессом (артрозом). Однако артроз — не единственная болезнь, пожирающая хрящи: помимо нее, в ортопедии диагностируют хондромаляцию и хондропатию. Хондропатия встречается сравнительно редко, а вот хондромаляция надколенника — довольно распространенное явление, которое не всегда вовремя замечается.
- Хондромаляция коленного сустава: что это такое
- Травматическая хондромаляция коленного сустава
- Хондромаляция надколенника
- Врожденный вывих
- Врожденные деформации
- Степени хондромаляции
- Симптомы хондромаляции коленного сустава
- Как лечить механические повреждения хряща
- Что такое остеохондропатии коленного сустава
- Хондропатия коленного сустава
- Болезнь Кенига
- Болезнь Осгуда-Шлаттера
- Хондропатия надколенника
- Профилактика хондромаляции и остеохондропатии колена
Хондромаляция коленного сустава: что это такое
Хондромаляцией называют механические повреждения хряща, происходящие из-за травмы или трения суставных поверхностей в результате движения.
Причинами здесь могут быть:
- постоянные физические нагрузки;
- анатомические особенности костно-мышечной системы колена;
- врожденные пороки развития.
Травматическая хондромаляция коленного сустава
При повреждении хряща в результате травмы часть его сминается и отслаивается, хрящевая поверхность в отдельных местах вздувается. Питание хряща при этом нарушается, и в нем начинается дистрофия: гиалиновый слой теряет свою гладкость и блеск; хрящ становится ломким, и однажды отслоившийся участок отрывается. Когда происходит отрыв слоя, в капсуле сустава образуется свободное тело или, как называют его ортопеды, суставная мышь. Наличие такого непрошенного гостя проявляется:
- в щелканье и хрусте;
- затрудненных движениях коленного сустава;
- внезапно возникшем ограничении (блокировке).
Чаше всего из-за травмы в колене страдает:
- медиальный мыщелок бедра;
- реже — нижняя область надколенника;
- и совсем редко — латеральный мыщелок бедренной кости.
Стирание хрящевого слоя мыщелков может происходить также из-за разрыва коллатеральных связок, соединяющих бедро и берцовые кости, при попадании тканей связки между суставными поверхностями.
Хондромаляция медиального мыщелка происходит часто по вине медиального мениска, смещенного из-за травмы.
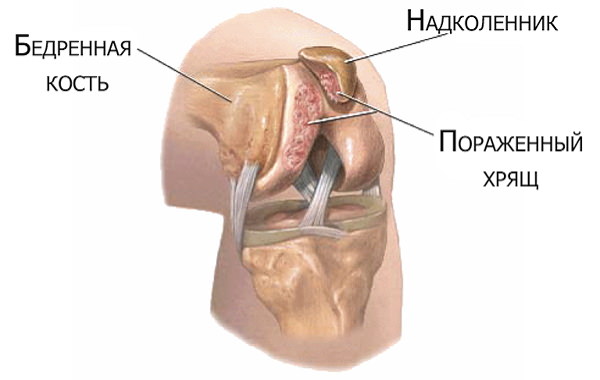
Хондромаляция надколенника
Разрушение хряща, устилающего внутреннюю суставную поверхность коленной чашечки, происходит чаще всего по причинам:
- врожденного, привычного или застарелого вывиха колена;
- слабости мышечно-связочного аппарата;
- анатомических врожденных дефектов ног: нарушения соосности бедра и голени, переразгибание колена.
Врожденный вывих
Врожденный вывих колена- редкое явление, диагностируемое чаще у девочек. Он сочетается с другими костными деформациями и смещениями, особенно с врожденным вывихом бедра. В большинстве случаев при врожденном вывихе колена происходит переднее смещение голени, которая передней частью вначале упирается в суставное сочленение надколенника бедра. Постепенно смещение увеличивается, пока голень полностью не покидает суставное пространство.
Обычно производится операция по вправлению коленного сустава сразу после рождения ребенка, однако при неудачной операции могут произойти патологические изменения мышечно-связочных структур (например, растяжение четырехглавой мышцы, переднее смещение сгибателей голени), приводящие затем к привычным вывихам и подвывихам, которые могут стать хроническим явлением на протяжении всей жизни. И как последствие, от постоянного трения коленной чашечки о мыщелки бедра, при выходе из углубления и возвращения в него, развивается хондромаляция надколенника.
К привычному вывиху надколенника приводят также:
- слабость связок надколенника;
- резкие сокращения четырехглавой мышцы;
- укороченное сухожилие четырехглавой мышцы;
- мышечная атрофия.
Врожденные деформации
Анатомически правильный наружный угол между бедром и голенью во фронтальной проекции составляет 174˚, в боковой — 5˚-10˚.
- Увеличение этого угла приводит к Х-образной кривизне ног (вальгусной деформации, gene valgum) и к смещению чашечки к наружному латеральному мениску.
- Вырождение угла, переход его во внутренний угол образует О-образную кривизну (варусную деформацию, gene varum).
- Переразгибание (рекурвация) происходит если наружный угол между бедром и голенью в боковой проекции превышает 10.
Степени хондромаляции
Всего различают четыре степени хондромаляции:
- Первая степень: начальная деформация, вздутие гиалинового слоя, видимых очагов разрушения нет.
- Вторая степень: на поверхности хрящей есть небольшие поверхностные разрушения, не более одного см.
- Третья степень: глубокие щели на хряще толщиной свыше одного см, не доходящие до субхондральной кости.
- Четвертая степень: полностью сквозная щель, обнажающая нижнюю кость.
Симптомы хондромаляции коленного сустава
- При первой степени повреждения хряща боль в колене не ощущается, и симптомов может не быть вообще никаких, кроме периодически возникающего и быстро проходящего синовита.
- При хондромаляции надколенника 2 степени может раздаваться хруст в коленной чашечке при сгибании/разгибании. Возможны слабые эпизодические боли и увеличение отечности.
- Хондромаляция надколенника 3 степени проявляется в выраженных ограничениях движений: они сопровождаются болезненным хрустом. Коленная чашечка может ныть в состоянии покоя, при надавливании на нее боль возрастает. Наличие боли при второй -третьей степени — необязательное явление, так как в самом хряще нет нервов. Болезненные симптомы могут объясняться воспалением близлежащих мягких тканей, вызванных синовитом, который часто сопровождают хондромаляцию от первой до последней степени. Синовит может усугубляться гемартрозом — кровотечением при разрыве внутрисуставных связок.
- При хрящевых повреждениях 4 степени наступают явные приступы сильной боли, так как процесс доходит до кости под верхним слоем. В этом периоде возможны симптомы:
- резкое усиление боли в момент сгибания/разгибания и при пальпации;
- ограниченность движений;
- блокировка сустава оторванным волокном хряща;
- впоследствии наступает деформация из-за утолщения субхондральной кости.
Восстановить поврежденный хрящ консервативным способом на этой стадии уже невозможно.
Фактически, налицо соответствие по симптоматике поздней хондромаляции третьей-четвертой стадии деформирующего артроза.
Как лечить механические повреждения хряща
Лечение хондромаляции коленного сустава заключается в устранении причины, вызывающей хроническое повреждение хряща:
- При посттравматической хондромаляции нужно санировать полость сустава, чтобы убрать из нее все лишнее: избыток жидкости и инородные тела.
- Устранить травмы менисков и связок.
- Вправить вывих или подвывих коленного сустава.
- После устранения причин, колено необходимо иммобилизовать при помощи ортеза на три-четыре недели.
Упражнения на реабилитацию выполняются уже на следующий день после наложения ортеза. Кроме этого, проводятся:
Обезболивание при помощи НПВС в острый период.
В период восстановления:
- физиотерапия;
- массаж;
- домашнее лечение с применением раздражающих, согревающих компрессов, хвойных, солевых ванн.
Лечение хондромаляции надколенника касается, в основном, терапии вывихов.
- При раннем привычном вывихе, вызванном мышечно-связочными растяжениями, проводится консервативное лечение: после иммобилизации колена ортезом или тутором начинается комплекс ЛФК на укрепление четырехглавой и боковой мышц и процедуры по восстановлению нормальной работы сустава, снятию мышечно-связочный контрактур, приведенные выше.
- Поздний привычный вывих, не поддающийся консервативному лечению, устраняют при помощи пластической операции, увеличивающей тягу наколенника с наружной стороны и прикрепляющей его над медиальным мыщелком бедра.
- Устранение застарелого вывиха ведется методом постепенного выравнивания.
Врожденные пороки (вальгусные/варусные деформации, рекурвации), приводящие к хронической хондромаляции коленной чашечки, устраняются методом компрессионной дистракции или корригирующей остеотомии, что достаточно сложно и не всегда оправдано.
Что такое остеохондропатии коленного сустава
Хондромаляцию порой называют остеохондропатией, что не совсем верно.
Остеохондропатии тоже связаны с разрушением хряща, но природа разрушения иная: она не связана непосредственно с механическими разрушениями или трением. На участке хряща по непонятным причинам начинает происходить омертвение — асептический некроз. Привести к такому состоянию могут многочисленные травмы суставов, иногда операции по эндопротезированию: они служат только поводом, но настоящие истоки этого процесса находятся в глубине, на молекулярном и генетическом уровне.
Хондропатия коленного сустава
Хондропатия коленного сустава обычно проявляется:
- в некрозе дистальных участков эпифиза суставной кости (болезни Кенига);
- некрозе медианного бугра большеберцовой кости (болезнь Остуда -Шляггера).
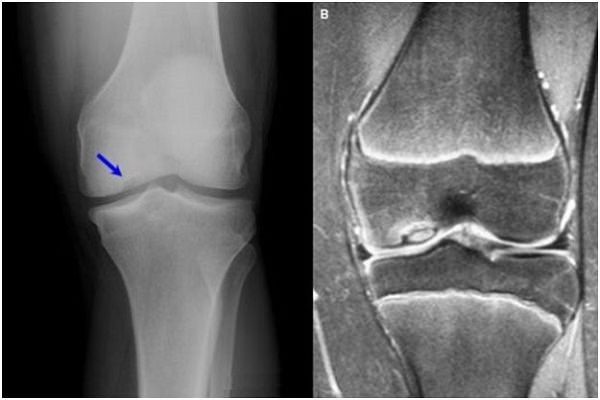
Болезнь Кенига
При болезни Кенига на отдельном участке сустава образуется остеонекрозная зона, которая на поздней стадии отторгается вглубь сустава. Симптомы прогрессируют от небольшой боли при пальпации мыщелковых поверхностей с выпотами в суставную полость до резкой болезненности и блокировки сустава. На рентгене прослеживается светлый участок.
Лечебная методика консервативная и хирургическая:
- При консервативном лечении колено обездвиживается повязкой или ортезом, проводится физиотерапия (электрофорез, парафиновые и озокеритовые аппликации; ЛФК, массаж).
- При одном их хирургических способах пораженный участок удаляется и заменяется искусственным материалом.
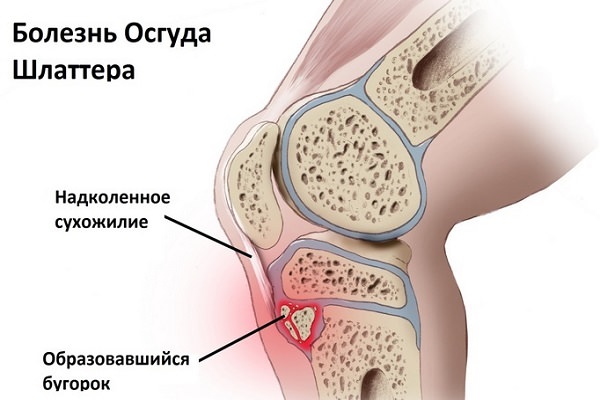
Болезнь Осгуда-Шлаттера
Болезнь Осгуда-Шляттера диагностируется в основном у мальчиков — спортсменов, учеников балетных училищ. Она связана с постоянным перенапряжением передней связки наколенника, который крепится к бугру большеберцовой кости, приводящему к деформации метафиза.
Симптомы, возникающие при этом:
- бугристость большеберцовой кости увеличивается;
- появляется боль при движении;
- мучительные боли в положении стоя на коленях;
- инфрапателлярный бурсит (жидкость собирается в глубокой сумке под коленной чашечкой).
Боли при болезни Осгуда-Шлаттера могут не проходить в течении нескольких месяцев.
Лечение консервативное:
- главное — соблюдение режима покоя;
- иммобилизация колена;
- исключение резких движений;
- физиотерапия.
Хондропатия надколенника
Хондропатия надколенника (болезнь Ларсена — Юханссона или болезнь Левена) — это дистрофия с последующим разрастанием хряща и образованием свободных хондром- обломков этих разрастаний в суставной полости. Происходит из-за частых повторяющихся травм или из-за однократной травмы (реже).
Симптомы хондропатии надколенника:
- боль при спуске и подъеме на лестнице;
- при образовании хондромы — резкое усиление боли в момент совершения движения;
- блокировка сустава;
- хронический синовит из-за непрекращающегося механического раздражения синовиальной оболочки.
Впоследствии в колене развивается артроз.
Лечение хондропатии надколенника преимущественно консервативное:
- НПВС при сильной боли;
- инъекции дексаметазоном или гидрокортизоном в суставную полость при отеках;
- при дистрофии синовиальной оболочки — инъекции гиалуроновой кислоты.
Хирургическое лечение заключается:
- в иссечении участков разрастаний на поверхности хряща;
- удалении хондром из суставной полости;
- пластике хряща надколенника.
Один из известных методов — пателлопластика, при которой весь хрящевой слой коленной чашечки удаляется и заменяется прокладкой, вырезанной из инфрапателлярного жирового слоя, находящегося под капсулой сустава.
Профилактика хондромаляции и остеохондропатии колена
Устранить такие заболевания порой очень трудно, а порой невозможно. Плохо то, что на ранних стадиях отсутствуют явные симптомы, а на поздней уже проблемно исправить все дефекты. Поэтому важно не допустить их возникновения и дальнейшего развития. Что необходимо в первую очередь делать:
- Укреплять свой мышечно-связочный аппарат: это ликвидирует одну из причин хондромаляции надколенника — привычные вывихи.
- Не работать на износ на тренировках: нагрузки должны быть дозированными, наращивание их должно происходить постепенно.
- Вовремя лечить все травмы колена, и даже те, что кажутся пустяковыми: например, подвывихи, которые спортсмены вправляют себе сами на ходу.
- Сбалансировать питание с тем, чтобы кости и хрящи получали все необходимые микроэлементы и витамины.