Болезнь, проявляющуюся в подростковый период в виде гиперкифоза грудного отдела, из-за остеохондропатии в апофизах нескольких грудных позвонков, впервые описали рентгенолог из Дании Шейерман (в 1921 г.) и немецкий хирург Мау (1924 г.). Так как данный недуг часто возникал у детей, помогающих взрослым мастерам, а также у учеников, его даже окрестили кифозом подмастерьев-учеников. Отчего же возникает юношеский кифоз или болезнь Шейермана Мау?
Что такое болезнь Шейермана?
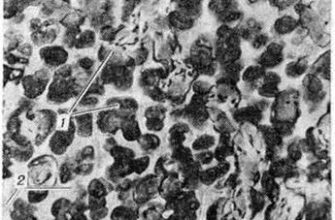
Эта редкая болезнь вызывается дистрофическими и некротическими процессами, разрушающими апофизы (отростки, находящиеся возле эпифизов и возникающие из ядер окостенения) позвонков грудного отдела позвоночника (в основном 7-й — 10-й, но может затрагиваться до восьми позвонков).
В основе патогенеза лежит предположение о неправильном окостенении, происходящем в эпифизарных позвонковых пластинках, и одновременном дистрофическом процессе в МПД (межпозвоночных дисках), что приводит к вклиниванию хряща диска в губчатую кость позвонков, то есть образованию грыжи Шморля. Отличие болезни Шейермана от диагноза «грыжа Шморля» в том, что она всегда имеет яркие клинические проявления в виде сильной сутулости (гиперкифоза), в то время как грыжа Шморля является скорее рентгенологическим признаком безо всяких внешних симптомов.
На фото: подросток с типичным юношеским кифозом (б. Шейермана).
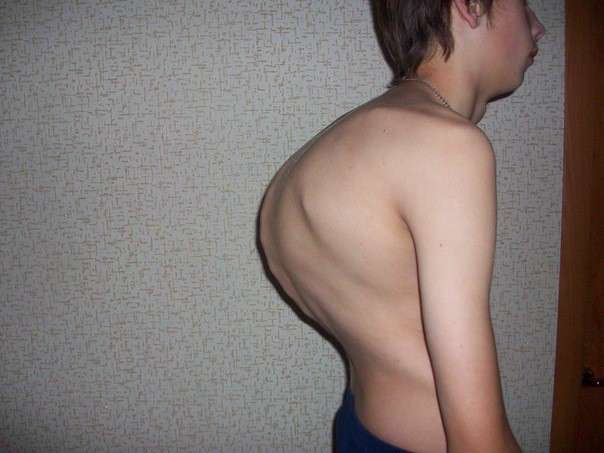
Патология наблюдается чаще у подростков мужского пола в пубертатный период (между 11 и 17 годами) и длится до окончания роста примерно 10 — 12 лет. По окончанию процесса деформации позвонков и позвоночника, когда рост подростка прекратится, наступает восстановление костных структур или может начаться компенсаторный спондилез.
Причины болезни Шейермана — Мау
Болезнь Шейермана, как и все остеохондропатии, имеет не совсем понятную этиологию. Преобладают следующие гипотезы:
- нарушенный обмен и плохое кровообращение;
- эндокринные дисфункции;
- наследственная предрасположенность;
- остеопороз.
Способствовать развитию юношеского кифоза могут факторы:
- слишком быстрый рост костей на фоне не до конца сформировавшегося мышечно-связочного корсета;
- большие неадекватные нагрузки на позвоночник;
- неполноценное питание подростка;
- постоянная привычка сутулиться вкупе с почти круглосуточным пребыванием в сидячем положении.

Разумеется, сами по себе эти факторы не вызовут у здорового подростка такого стремительного нарастания кифоза, а лишь приведут к сутулости определенной степени. Но для мальчика уже с заложенным остеохондропатическим патогенезом в апофизах они могут оказаться губительными.
Симптомы болезни позвоночника Шейермана
- В начальной стадии возникает чувство усталости и ноющие боли. Подросток быстро утомляется, не может длительно держать спину прямо, снижается тонус мышц.
- Затем начинает проявляться дугообразный, направленная выпуклостью назад, кифоз.
- Из-за давления на позвонки усиливается боль.
- Если в результате искривления происходит компрессия нерва, наблюдается корешковый синдром. В этом случае возникает многообразие симптомов (иррадиация боли в верхние конечности, грудину, лопатки, брюшную полость, парестезию, потерю чувствительности и другие неврологические расстройства).
- По мере нарастания кифоза, угол которого может превышать 45, проявляются патологии органов грудной полости, начинаются проблемы с дыханием и сердечной деятельностью.
- Значительный кифоз в грудном отделе приводит к компенсаторному увеличению поясничного лордоза, что влечет за собой боли в пояснице и заболевания органов брюшной полости.
Рентгенографические признаки
Рентгенография выявляет:
- типичную клиновидную деформацию позвонков;
- неровность их площадок, волнистость контуров;
- разную высоту МПД;
- грыжи Шморля;
- утолщенную переднюю позвоночную связку;
- иногда остеопороз позвонков.
Установить максимальную степень деформации можно лишь тогда, когда прекратится рост.
Клиновидная форма позвонка при синдроме Шейермана — это уже не меняющийся со временем, необратимый признак, который останется у больного на всю жизнь, несмотря на что кифоз позвоночника уменьшается в восстановительный период и подается лечебной терапии.
В полной мере деформация позвонков проявляется к 18 годам, когда позвоночный столб у подростка полностью сформировался, однако начальные ее признаки могут быть обнаружены еще в 10 — 12 лет.
Диагностика патологии
Рентгенография — основной диагностический метод данной болезни. Ее проводят в двух проекциях (прямой и боковой):
- прямая производится в положении стоя или сидя, а боковая — в положении лежа;
- дыхание больного должно быть во время диагностики поверхностным и учащенным.
Дифференцировать болезнь позвоночника Шейермана Мау следует: от болезни Бехтерева; болезни Кальве; остеомиелита; костного туберкулеза.
- Болезнь Бехтерева возникает в зрелом возрасте, обычно после тридцати. При этом происходит анкилоз (сращение позвонковых суставов). На поздней стадии деформация и фиксация затрагивает уже всю спину. Позвонки же при болезни Шейермана подвижность утрачивают редко.
- При болезни Кальве патология развивается обычно в одном позвонке.
- При остеомиелите наблюдается острый воспалительный процесс, имеются гнойные очаги и свищи.
- Костный туберкулез дает характерные очаги и абсцессы, при нем также образуются свищи; в крови и пунктате обнаруживается возбудитель болезни.
Лечение болезни Шейермана-Мау
Такое заболевание, как позвоночная остеохондропатия, корректируется в подростковом возрасте довольно легко. Взрослому патологическую сутулость лечить значительно сложнее, так как в позвоночнике уже начинается спондилез.

- Основной способ лечения — лечебная реклинирующая гимнастика.
- Подростку рекомендованы занятия плаванием, особенно на спине, зимними видами спорта, прогулки и игры на свежем воздухе, контрастный душ.
- Статические и большие динамические нагрузки ограничиваются: нужно сократить до минимума время пребывания за компьютером; соблюдать правильную осанку за рабочим столом; не носить тяжести.
- Спать подростку нужно на жесткой кровати.
- Вторичный корешковый синдром при болезни Шейермана из-за сильных болей и сложности неврологической симптоматики грудного отдела, нужно лечить в стационаре.
Помимо этих мер, применяются следующие врачебные тактические шаги:
- Вытяжение грудного отдела позвоночника.
- Физиотерапия, массаж, иглоукалывание.
- Общеукрепляющая гимнастика.
- Из лекарств назначаются сосудорасширяющие препараты, витамины группы В, прозерин.
ЛФК при болезни Шейерман-Мау
- Поднимание на носочки с гимнастической палкой, находящейся сзади на лопатках.
- Разгибание позвоночника в положении лежа на животе. (Положение рук меняется: они скрещиваются на голове; вытягиваются вперед и в стороны).
- Разгибание спины в том же положении с гимнастической палкой сзади.
- Разгибание позвоночника с гантелями в руках, разведенных в стороны.
- Ползание на четвереньках.
- Перемещение туловища вперед, находясь на месте, из коленно-локтевого положения (в спине при этом должен появиться прогиб).
- Упражнение «кошка» (см. фото ниже).
- Балансировка с мячом на голове.
- Висы на гимнастической стенке.

Полезно после корректирующей ЛФК под конец минут 20 полежать на полу на животе, подложив под грудь клиновидную подставку или на спине, разведя руки, с валиком между лопатками.
Другие упражнения для осанки.
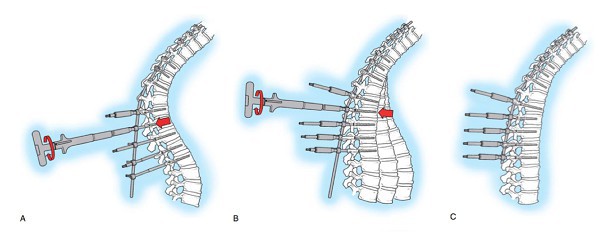
Хирургическое лечение
При тяжелых неврологических нарушениях, быстром нарастании деформации, патологиях органов дыхания и сердца рекомендуется оперативное лечение.
Практикуются методы:
- Поэтапная реклинация рассечением МПД на верхушке деформирующей дуги.
- Фиксация позвоночного сегмента в исправленной положении при помощи металлических приспособлений и костных имплантов.
После операции предписывается постельный режим и ношение жесткого корсета.
Берут ли в армию с болезнью Шейермана Мау
Остеохондропатический кифоз (болезнь Шейермана) может быть основанием освобождения от призыва в том случае, если:
- Наблюдается клиновидная деформация не менее трех позвонков.
- Высота передней поверхности позвонка снижена минимум в два раза.
Таким образом, чтобы знать точно, освободит ли военная врачебная комиссия, от службы в армию, будущему призывнику необходимо пройти обследование в ортопедической клинике, где ему назначат рентгенографию для определения степени деформации при болезни Шейермана-Мау.