Вывих голеностопа — достаточно частое явление. В группу риска входят люди пожилого возраста, спортсмены, которые подвержены существенным нагрузкам и женщины, любительницы обуви на высоких каблуках и платформе. Однако от подобной травмы никто не застрахован. Любой неудачный шаг или неправильное положение стопы может стать причиной вывиха.
Слишком активный или наоборот малоподвижный образ жизни приводит к ослаблению мышц и связок, что в результате также оборачивается вывихом голеностопного сустава.

Что такое вывих голеностопа
Голеностопный сустав испытывает максимальные нагрузки при двигательной активности. Он обеспечивает стабильность и амортизацию конечностям при резких сотрясениях во время ходьбы и беге, перераспределяет нагрузку на всю фасцию стопы, придает устойчивость телу в вертикальном положении, благодаря чему наше тело не заваливается вперед, назад или в стороны.
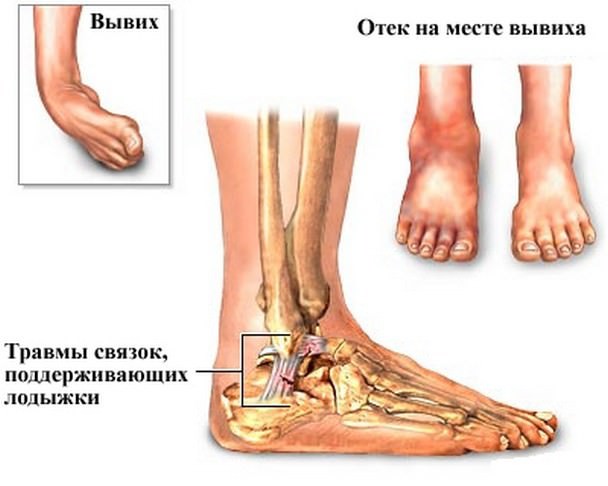
Вывих голеностопа — нарушение сопоставления суставных поверхностей костей, которые сопровождаются повреждением суставной капсулы под воздействием механических факторов либо дегенеративно-дистрофических процессов в сочленениях (в результате артритов и артрозов). При вывихе происходит смещение голеностопа в результате разрыва связок. Однако иногда связки разрываются не полностью, а только частично. Такое состояние называется подвывихом. Иногда подвывих голеностопного сустава характеризуется не столько разрывом связок, сколько смещением сустава. Данная патология в медицине называется вывихом со смещением, но без разрыва.
Причины вывиха
Вывих голеностопа возникает по следующим основным причинам:
- неправильное положение стопы;
- значительная нагрузка на стопу и лодыжку;
- падение;
- прямой удар в ногу;
- неосторожное приземление на стопу.
Помимо вышеназванных причин, существует ряд факторов, которые косвенно способны спровоцировать данную травму:
- генетически слабые связки, которые с возрастом становятся еще слабее из- за малоподвижного образа жизни;
- высокий свод стопы;
- наличие патологий голеностопного сустава;
- врожденная недоразвитость малоберцовых мышц;
- нарушения нейрогенного характера;
- врожденное плоскостопие и вальгусная деформация стопы, которая часто приводит к атрофии и слабости мышц.
Некоторые патологии также могут вызвать проблемы со связками, деградацию костной ткани, также непосредственно влиять на суставы. К таким заболеваниям относится:
- ожирение;
- сахарный диабет;
- онкологические заболевания;
- врожденные патологии, приводящие к дефектам голеностопа.
- остеомиелит;
- воспаление сухожилий и связок;
- частичный паралич мышц;
- артриты и артрозы.
Виды вывихов
Классификация вывихов:
- Неполный разрыв связок. При данной травме могут повредиться все мышцы голеностопного сустава.
- Значительный надрыв мышц. В этом случае не происходит обездвиживание конечности, но образуется сильный отек, а при пальпации поврежденного участка ощущается боль и дискомфорт. Также на месте травмы формируется гематома.
- Вывих сустава с полным разрывом связок. Данное повреждение характеризуется сильной болью, значительным отеком, образование гематом (в результате повреждения кровеносных сосудов), значительным парезом, полной потерей подвижности. Человек не может ни наступить, ни стоять на ноге.
Другая классификация делит вывихи на:
- Врожденные (чаще наблюдается вывих тазобедренного и коленного сустава).
- Приобретенные, которые бывают:
- привычными (обыкновенные вывихи, случающиеся чаще всего);
- патологические (вывих лодыжки, возникающий в результате суставных заболеваний);
- паралитические (появляющиеся вследствие мышечного паралича);
- посттравматическими (вывих лодыжки, появляющийся после травм).
Симптомы вывиха голеностопного сустава
Признаки вывиха стопы имеют общую симптоматику с обычными ушибами. Поэтому консультация специалиста необходима для постановки точного диагноза. Тем не менее, при вывихе симптомы более выражены:
- Сильная не прекращающаяся боль. Она становится острее при пальпации поврежденного участка. Иногда боль появляется не сразу или же она изначально слабо выражена, но постепенно будет усиливаться и нарастать.
- Боль не позволяет встать или опереться на ногу.
- Моментально возникает сильный отек и припухлость стопы;
- В момент травмы пострадавший услышал сильный щелчок или треск;
- Возникновение обширной гематомы, которая располагается на голени и стопе.
Диагностика
Для постановки точного диагноза, помимо осмотра врачом пострадавшего, назначают ряд инструментальных мероприятий:
- рентгенографию (в двух проекциях);
- ультразвуковое исследование (УЗИ);
- артрография;
- контрастную ангиографию если врач подозревает о повреждениях кровеносных сосудов.
Как лечить вывих стопы
Ключевое действие при лечении вывиха - полная иммобилизация конечности, которая уменьшит болевые ощущения. Полное обездвиживание принесет покой и отдых поврежденной конечности. После того, как ногу обездвижили нужно приложить холодный компресс. Холод нужно прикладывать три дня подряд, затем можно использовать согревающие мази и кремы. Эти мази помимо восстановления кровообращения и снятия болевых ощущений, устраняют воспаление и улучшают лимфоотток.
В некоторых случаях потребуется вправление смещенного сустава. Такую процедуру проводит только врач в медицинском учреждении. Для вправления вывиха стопы применяют эпидуральную анестезию. После костной репозиции, делают повторную рентгенограмму для оценки состояния сустава. Порой для вправления сустава необходимо сделать незначительный разрез. Если такие травмы происходят достаточно часто, то может потребоваться полная замена голеностопа.
После репозиции вывиха с разрезом, больной покидает стационар через неделю. Однако при этом на лодыжку накладывают гипсовую повязку. После того, как нога начнет восстанавливаться, можно посещать бассейн, это очень полезно для укрепления мышц поврежденной конечности.
Даже если вывих стопы совсем незначительный, все — равно необходима консультация специалиста. Не всегда можно судить только по симптомам о степени повреждения, а своевременно начатое лечение предотвратит развитие осложнений.
При значительных болевых ощущениях прописывают противовоспалительные и обезболивающие препараты. К ним относятся:
- кеторал;
- ибупрофен;
- пенталгин;
- анальгин;
- амидопропин;
- аспирин.
Важно отметить, что сильный вывих с растяжением значительно серьезней перелома своими последствиями. Поэтому специалист, прежде чем приступить к лечению, определяет степень повреждения мышц, связок и сухожилий.
При легких травмах на ногу накладывают обычную повязку, а в серьезных случаях — конечность иммобилизуют. Иногда повязку носят в течение месяца. Если игнорировать проблему и не лечить растяжение, то сустав может стать хронически нестабильным.
Среди дополнительных методов лечения можно отметить:
- электрофорез с лекарственными препаратами;
- применение парафинотерапии;
- тепловое воздействие полей ультравысокой частоты (УВЧ);
- криотерапию;
- радоновые ванны.
Первая помощь при вывихе ноги
Что делать при вывихе ноги? Конечно, когда происходит травма, грамотного специалиста чаще всего рядом не бывает. Поэтому каждому надо знать, как оказать первую помощь при вывихе. Итак, для начала с поврежденной ноги снимают обувь и носок, чтобы предотвратить компрессию образовавшегося отека. Затем под поврежденную конечность подкладывают самодельный валик или подушку и фиксируют ногу в определенном положении при помощи бинтовой повязки. В качестве повязки может вступать полотенце, кусок ткани, простынь, шарф, широкий пояс и пр. Важно не сделать слишком тугую повязку, которая будет сдавливать сосуды и нервы. Можно под повязку подложить слой ваты. Прикладывать к больной ноге холодный компресс следует с периодичностью 20 минут каждый час. Это поможет устранить отечность и улучшить самочувствие пострадавшего.

Восстановительный период
В реабилитационный период для укрепления связок и восстановления функций сустава назначают занятия лечебной физкультурой.
Комплекс лечебной физкультуры включает:
- круговые движения пальцами ног, их сжатие и разжатие;
- ходьба стопами наружу и внутрь;
- плаванье;
- катание стопой любого круглого предмета;
- перекаты с пяток на носки и обратно;
- использование велотренажера.
Упражнения с нагрузкой такие, как прыжки и бег назначают только после полного восстановления сустава и укрепления связочно-мышечного аппарата. Обычно это происходит в течение трех месяцев. В этот период пострадавшие передвигаются при помощи костылей. Также рекомендуется ношение специальной ортопедической обуви на протяжении одного года.
Методы народной медицины
Рецепты народной медицины, как вспомогательный метод для лечения растяжения связок, очень эффективны и в сочетании с другими методами оказывают положительное лечебное действие.
Для лечения используют:
- ночные ванночки на основе лекарственных растений, очень хороший результат дают календула и чистотел;
- полезен компресс из нашатыря, масла камфары и хозяйственного мыла, все ингредиенты берут в равных пропорциях, смешивают, а затем накладывают на поврежденный участок и оставляют на 15 минут;
- примочки с яблочным уксусом весьма эффективны, для этого яблочный уксус смешивают с водой, промокают ткань в растворе и прикладывают к больной ноге, чистый уксус не используют, он может вызвать ожог кожи;
- компресс из тертого картофеля прикладывают к поврежденному участку, затем накрываю пищевой пленкой и теплой ткань, оставляют на ночь;
- настойка из лаванды применяется при наличии болевых ощущениях, ее готовят так: заливают свежие цветки лаванды подсолнечным маслом в пропорции 1 к 5, затем два месяца выдерживают в темноте, готовое средство используют для примочек и компрессов;
- листья манжетки обыкновенной (100г) заливают пол литром кипящей воды, настаивают полчаса и процеживают, используют для примочек и компрессов;
- в стакане молока заваривают листья барбариса и кипятят полчаса, готовый отвар применяют внутрь по чайной ложке три раза в день;
- самый эффективный рецепт — компресс из лука, его готовят следующим образом: в измельченный репчатый лук добавляют столовую ложку соли и прикладывают к больному суставу на полчаса;
- точно также делают обвертывания из голубой глины: глину смешивают с водой, делают лепешку и прикладывают ее к больному месту, оставляют компресс на час.
Последствия травмы
Достаточно часто вывих ноги в районе щиколотки сопровождается переломом лодыжки и полным отрывом связок. Это крайне серьезное повреждение, которое может повлечь за собой неправильное сращивание связок и сухожилий, деформацию стопы и ее перманентную нестабильность.
На фоне этих осложнения могут возникнуть следующие неприятности:
- постоянно повторяющиеся вывихи голеностопа;
- развитие артритов и артрозов;
- образование грубой рубцовой ткани;
- формирование остеофитов и их рост;
- сложное восстановление сустава;
- долгая реабилитация;
- воспаление мягких тканей, окружающих сустав;
- затруднение подвижности конечности;
- атрофия мышц, которая может носить как полный, так и частичный характер.
Крайне запущенные случаи подлежат хирургическому лечению, иначе человек на всю жизнь останется инвалидом.
Профилактика
Профилактика вывихов заключается в соблюдении некоторых правил, которые помогут предотвратить развитие новых травм.
Они заключаются в следующем:
- ходить осторожно, не спешить;
- носить устойчивую и удобную обувь;
- избегать ношения обуви на высоких каблуках;
- при занятиях спортом избегать больших нагрузок, однако занятия спортом необходимы для укрепления мышечного аппарата;
- при подозрении на вывих сустава срочно обратиться к врачу;
- своевременное лечение патологий, которые приводят к слабости костных структур и связочного аппарата.
Прогноз травмы благоприятен при своевременном обращении к врачу- ортопеду. Если соблюдать все советы и рекомендации специалиста, то восстановление займет короткие сроки.