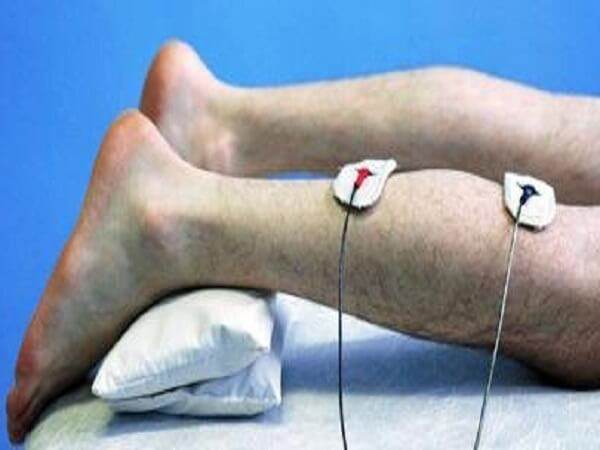
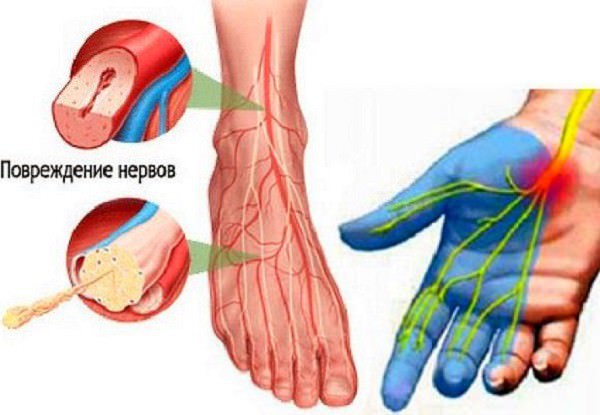
Нервная система человека состоит из центральной, периферической и вегетативной систем, каждая из которых делится на отделы, крупные и мелкие нервы, сплетения, ганглии
- Полинейропатия — что это такое?
- Виды и причины полинейропатии
- Первичная полинейропатия
- Вторичная полинейропатия
- Патоморфологические признаки полинейропатии
- Патогенез
- Основные симптомы полинейропатии
- Симптомы полинейропатии верхних и нижних конечностей
- Синдром Гийена-Барре
- Паралич Ландри
- Гиповитаминоз (болезнь Бери-бери)
- Диабетическая полинейропатия
- Дифтерийная полинейропатия
- Алкогольная полинейропатия
- Лечение полинейропатии
- Медикаментозное лечение
- Лечение парезов и параличей
- Прогноз полинейропатии
Полинейропатия — что это такое?
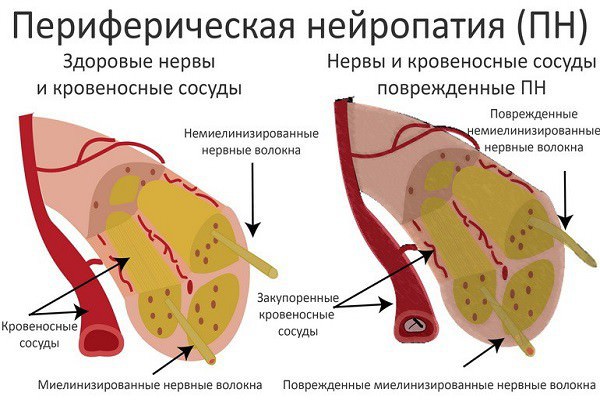
Полинейропатия — симметричное поражение периферических нервов множественного характера, которое изначально проявляется в виде мышечной слабости (парезов), но может закончиться полным параличом, сопровождается нарушениями чувствительности, вегетативно-трофическими расстройствами нижних и верхних конечностей, а иногда туловища, черепных и лицевых нервов.
Это полиморфное заболевание связано с изменением миелиновых оболочек двигательных и чувствительных нервов (аксонов), повреждениями самих аксонов, оболочек и сосудов нервов.
Виды и причины полинейропатии
Полинейропатия может быть первичной и вторичной.
Первичная полинейропатия
- Первичная демиелинизирующая нейропатия известна также под названием «синдром Гийена-Барре-Штролля». Она развивается спонтанно, часто без видимых причин, и может появиться у вполне здорового человека.
- Существует острая, крайне опасная форма первичной полинейропатии — восходящий паралич Ландри.
- Всякая впервые диагностируемая полинейропатия у человека, не хронически больного, ранее не болевшего ничем подобным, может быть расценена как первичная.
Вторичная полинейропатия
Разумеется, беспричинных болезней нет.
Основными причинами, приводящим к полиневриту, являются нарушение обмена и аутоаллергенный фактор: образование под влиянием различных раздражающих факторов аутоантигенов и аллергенов, а также атакующих их аутоантител.
Вторичная полиневропатия может появиться в результате хронических процессов, идущих в организме:
- гиповитаминоз;
- диабет;
- интоксикация (алкогольная, наркотическая, отравление свинцом, ртутью и др, химическими веществами);
- травмы;
- инфекционные, воспалительные патологии (артрит, вирусный гепатит, дифтерия, герпес, ботулизм, проказа, ишемия, амилоидоз; онкологические заболевания).
Патоморфологические признаки полинейропатии
По своему патоморфологическому типу полинейропатия может быть паренхиматозной и интерстициальной.
- Паренхиматозная П. делится на типы:
- Периаксональная демиелинизирующая полинейропатия, вызванная изменением миелиновых оболочек и повышенной пролиферацией (делением) леммоцитов. К периаксональной демиелинизирующей полинейропатии относятся первичные заболевания (синдром Гийена-Барре и паралич Ландри), а также хронические наследственные и приобретенные болезни (лимфома, множественная миелома, рак, диабет, гипотериоз
и т. д. ) - Аксональная полинейропатия — развивается на почве повреждения и гибели аксонов. К ней относятся патологии, вызванные гиповитаминозом; сахарным диабетом, биллиарным циррозом, раком, амилоидозом, уремией, коллагенозами; интоксикациями.
- Периаксональная демиелинизирующая полинейропатия, вызванная изменением миелиновых оболочек и повышенной пролиферацией (делением) леммоцитов. К периаксональной демиелинизирующей полинейропатии относятся первичные заболевания (синдром Гийена-Барре и паралич Ландри), а также хронические наследственные и приобретенные болезни (лимфома, множественная миелома, рак, диабет, гипотериоз
- Интерстициальная полинейропатия связана с изменением интерстициальной оболочки нерва и сосудов. Ее могут спровоцировать хронические воспалительные или инфекционные заболевания, которые перечислены выше в гл. Вторичная полинейропатия.
Некоторые болезни, если вы заметили, могут вызывать различную патоморфологию, например: при сахарном диабете возможна как аксональная, так и демиелинизирующая полинейропатия, в также смешанный тип.
Патогенез
По своему патогенезу полинейропатия подразделяется на такие виды:
- Дисметаболическая полинейропатия — к ней относятся все заболевания, вызванные нарушенным обменом (углеводов, гликогена, порфиринов, аминокислот, пуринов, стероидных гормонов и др.). Примером дисметаболической П. является диабетическая нейропатия, амилоидоз, уремия.
- Аутоаллергенная нейропатия возникает из-за реактивной активности аутоиммунных антител и лимфоцитов на собственные ткани, подвергаемые вредному внешнему воздействию (травма, облучение, переохлаждение, лекарственные препараты; некоторые штаммы стрептококка и кишечной палочки, вирусные инфекции).
- Токсическая полинейропатия возникает при отравлении алкоголем, мышьяком, фосфором, свинцом, метиловым спиртом
и т. д. ). - Инфекционно-токсическая полинейропатия — инфекция, попавшая в организм (например, вирус дифтерии, ботулизма и др. инфекций) вызывает интоксикацию и поражение нервов.
- Воспалительная нейропатия или полиневрит — к ней можно отнести любое заболевание, при котором наблюдается воспаление нервов.
- Травматическая П. — возникает на основе механического повреждения нервов.
Обычно на основе патогенеза диагностируется не одиночные, а смешанные формы полинейропатии.
Также существует более узкая и понятная классификация полинейропатии, привязанная к основному заболеванию:
- диабетическая полинейропатия;
- токсическая полинейропатия;
- гиповитаминозная;
- аутоиммунная;
- дифтерийная;
- алкогольная
и т. д.
Отдельно можно еще выделить полиневропатию, связанную с профессиональными признаками и факторами влияния среды: постоянные вибрации, переохлаждение; хроническое перенапряжение мышц
Основные симптомы полинейропатии
Нейропатия любого вида проявляется такими общими симптомами:
- невропатические боли;
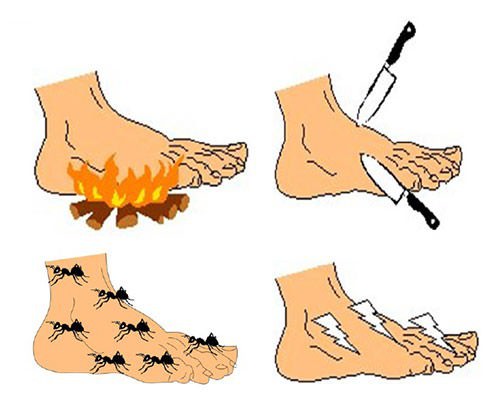
- нарушения чувствительности по типу парестезии (целый комплекс непонятных поверхностных ощущений на коже — жжение, онемение, мурашки) или гиперстезии (повышенная болезненная чувствительность);
- двигательные расстройства, в основном связанные с мышечной слабостью из-за нарушения иннервации мышцы (парезы, непроизвольные подергивания, дрожание конечности, параличи.);
- вегетативные и трофические нарушения (нарушение терморегуляции, иногда сердечного ритма, измененное состояние кожных покровов
и т. д. ).
По своим симптомам полинейропатия классифицируется на такие типы:
- сенсорная полинейропатия (связана с потерей чувствительности);
- моторная (двигательная) П.;
- сенсомоторная полинейропатия — наиболее распространенный тип, объединяет двигательные и чувствительные нарушения;
- вегето-трофическая (сопровождается вегетативными и трофическими нарушениями);
- висцеральная полинейропатия (проявляется в заболеваниях внутренних органов).
Как и в классификации на основе патогенеза, по клиническим признакам также чаще наблюдается смешанная форма полинейропатии.
Преобладающий признак заболевания — полиневропатия верхних и нижних конечностей. Давайте рассмотрим теперь, какие симптомы возникают при поражении конечностей.
Симптомы полинейропатии верхних и нижних конечностей
Полинейропатия ног и рук сопровождается симптомами симметричного поражения, затрагивающего обе конечности (ноги или руки):
- Вялые параличи в форме парапарезов дистальных (концевых) и проксимальных (средних) мышц конечностей:
- дистальная полинейропатия наблюдается при вторичном полиневрите и сопровождается атрофией (миастенией) мышц стоп и кисти;
- проксимальная полинейропатия свойственна заболеваниям первичного типа (синдрому Гийена-Барре и параличу Ландри) и затрагивает мышцы голени, предплечья, в тяжелых случаях — туловища и черепа.
- Потеря чувствительности (синдром «носков» или «перчаток») — больной перестает чувствовать свои стопы и кисти, словно на них надеты носки или перчатки: этот симптом ярко выражен при дистальной полинейропатии.
- Вегетативно-трофическая полинейропатия проявляется в признаках:
- ощущения холода в конечностях;
- потливость;
- цианоз (бледность) кистей или рук;
- краевая гиперемия;
- сухость, шелушение, трещины на коже;
- ломкость и расслоение ногтей,
- гипергидроз (отечность) пальцев.
- Чаще наблюдается вегетативно-трофическая полинейропатия верхних конечностей. Ее особенностью является изменение ладонного рисунка: кожа на срединной поверхности ладони становится пятнистой, приобретая «мраморный» узор.
- Иногда возможны расстройства кишечника и органов таза, особенно при диабетической полинейропатии.
Полиневропатия верхних и нижних конечностей может развиваться по трем сценариям:
- Синдром Гийена-Барре.
- Паралич Ландри.
- Вторичная полинейропатия из-за гиповитаминоза, диабета, дифтерии, алкогольной интоксикации и других причин.
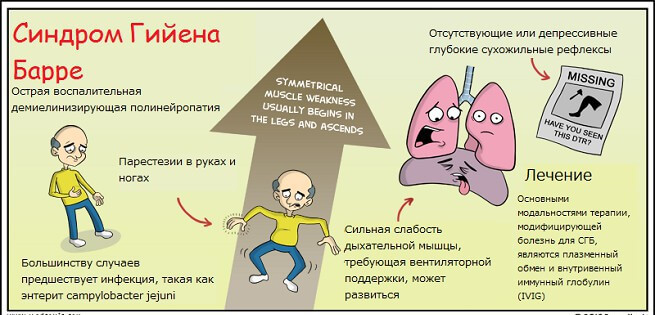
Синдром Гийена-Барре
Это первичное заболевание затрагивает в основном проксимальные (средние) отделы конечностей, что проявляется в симптомах:
- вялые параличи мышц средних отделов рук и ног;
- в некоторых случаях наблюдается и атрофия мышц туловища, из-за чего возможны проблемы с дыханием;
- нарушения чувствительности выражены менее сильно, чем при полиневрите дистальной формы;
- заболевание может сочетаться с корешковым синдромом и протекать в виде полинейрорадикулопатии, при которой возникают очень сильные боли и арефлексия; больному тяжело двигаться, стопы и кисти не слушаются.
Паралич Ландри
Это острая полинейропатия, протекающая в форме бурно развивающегося инфекционно-аллергического неврита.
При параличе Ландри возникают симптомы скорого паралича восходящего типа:
- вначале возникает полинейропатия нижних конечностей, затем туловища, потом поражаются руки, и наконец, нервы черепа (блуждающий, лицевой и подъязычный);
- возможен дыхательный паралич из-за поражения дыхательного нерва.
Первичная демиелинизация может не сопровождаться сильно выраженными вегето-трофическими нарушениями конечностей, но зато при ней возможна так называемая кардиальная или дыхательная вегетативная полинейропатия, проявляющаяся в изменениях сердечного или дыхательного ритма.
Патоморфология первичной и вторичной демиелинизации
Под микроскопом при демиелинизирующей первичной полинейропатии (синдроме Гийена-Барре или Ландри) в пораженных нервах наблюдается:
На начальном этапе:
- разбухание миелиновых оболочек;
- их перфорация (они по виду начинают напоминать соты);
- на поверхности миелина образуются очаги некроза;
- пролиферация леммоцитов резко (почти десятикратно и более) возрастает.
На позднем этапе демиелинизации нервных волокон:
- распад миелиновых оболочек;
- деформации и разбухания аксонов;
- валлеровская дегенерация.
Первичные демиелинизации обратимы: в среднем они длятся две-три недели, после чего происходит восстановление миелиновых оболочек и исчезновение клинических симптомов. Чувствительность восстанавливается довольно быстро, а вот с вегето-трофическими расстройствами приходится помучаться: они могут не проходить ближайшие полгода.
В отличие от первичных полинейропатий, вторичные патологии изредка приводят к необратимым последствиям, так как при них возможна гибель нервных клеток — аксонов.
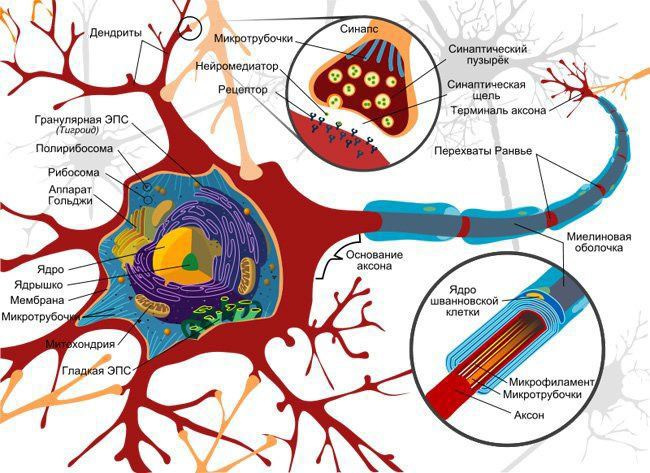
Под микроскопом при аксональных полинейропатиях заметны:
- сегментарная дегенерация нервных волокон;
- разбухание двигательных бляшек;
- процесс разрушения аксонов сопровождается регенерацией — образованием эндоневрических волокон и макрофагов вместо погибших волокон аксонов.
К аксональным полинейропатиям относятся гиповитаминоз (например, известное заболевание Бери-бери). диабет, различные виды интоксикаций.
Гиповитаминоз (болезнь Бери-бери)
Заболевание в основном распространено в Южной Азии, Японии, Китае, в тех областях, где население питается преимущественно полированным рисом. Также могут заболеть хронически голодающие и страдающие желудочно-кишечными заболеваниями люди. Отсутствие зернобобовых и крупяных продуктов порождает жестокий дефицит витамина В1 и развитие болезни.
Встречаются острая, сухая и детская форма заболевания.
- Острая (влажная) форма поражает сердечно-дыхательную систему и вызывает отечность. При этом происходят:
- расстройства сердцебиения, в виде тахикардии;
- понижается АД (при высоком венозном давлении);
- нарастают симптомы сердечной правожелудочковой недостаточности;
- появляется изжога, тошнота, желудочно-кишечные расстройства;
- ухудшается зрение;
- появляются психические расстройства (бессонница, беспокойство, нарушение внимания).
- Возможна скоротечная острая кардиальная форма Бери-бери (пернициозная) с летальным исходом.
- Болезнь Бери-бери может протекать с преобладанием нервно-психических расстройств (галлюцинаций, бреда, амнезией, анорексией, потерей ориентации) и приводить к коме, что очень напоминает геморрагический полиоэнцефалит.
- Сухая форма Бери-бери поражает периферическую нервную систему. Симптомы болезни Бери-бери при этом:
- сильная дистрофия и мышечная слабость в конечностях;
- преобладает полинейропатия нижних конечностей (больной ходит на пальцах и наружном своде стопы, не наступая на пятку);
- нейропатия верхних конечностей проявляется в атрофии пальцев и кисти (они свисают вниз и напоминают клешни);
- угасают сухожильные рефлексы;
- больной в итоге вынужден передвигаться при помощи костылей.
Болезнь Бери-бери у детей
Бери-бери у детей вызвано отсутствием витамина В1 в материнском молоке. Заподозрить эту болезнь у ребенка не так просто, так нет стандартной симптоматики.
На фото: Ребенок с болезнью Бери-бери.
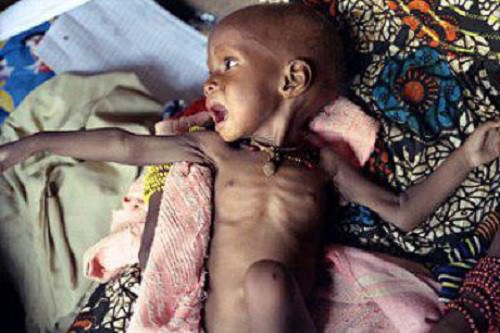
Симптомы детской Бери-бери:
- сильные, выраженные боли при малейшем движении, из-за чего младенец вынужден лежать неподвижно;
- анорексия;
- отказ ребенка от груди;
- холодные конечности;
- осиплый голос;
- беззвучный плач.
Через два дня ребенок становится сонным и вскоре впадает в коматозное состояние.
Болезнь Бери-бери у детей является частой причиной скоропостижной неожиданной смерти.
Диабетическая полинейропатия
При сахарном диабете полинейропатия может быть первым клиническим признаком болезни. Повышенное содержание глюкозы в крови приводит к ишемии сосудов, нарушенного метаболизму и дегенерации аксонов и миелиновой оболочки.
Болезнь может протекать в трех различных формах:
- Снижается рефлекс ахиллова сухожилия и теряется чувствительность к вибрации.
- Поражается седалищный, бедренный, локтевой, тройничный, отводящий, глазодвигательный нервы.
- Происходит поражение множества периферических нервов (преобладает полинейропатия нижних конечностей с нарастанием боли и чувствительных нарушений).
Вегетативно-трофические симптомы: темно-фиолетовые и черные пятна на коже, развитие гангрены (некроза).
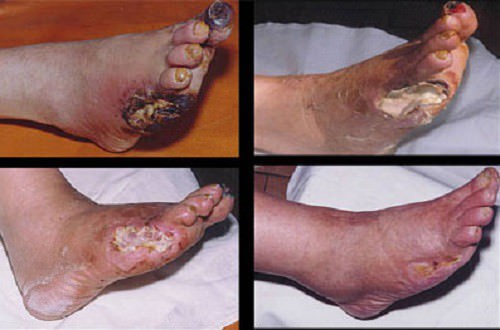
При диабете наблюдается также висцеральная нейропатия:
- мочеполовые расстройства;
- различные глазные патологии,
- уменьшение способности к аккомодации
и т. д.
Дифтерийная полинейропатия
Дифтерийная полинейропатия имеет инфекционно-токсическую этиологию: нервы поражаются токсинами, выделяемыми вирусами. Масштаб поражения объясняется быстрым распространением токсинов по крови.
При дифтерии поражаются бульбарные нервы продолговатого мозга (блуждающий, подъязычный и языкоглоточный): нарушаются функции глотания, пропадает голос, возникает сердечная аритмия.
При поражении диафрагмального нерва могут возникнуть проблемы с дыханием, а при поражении глазодвигательного — со зрением.
Алкогольная полинейропатия
Болезнь нашего времени — хронический алкоголизм приводит к гибели клеток головного мозга, деменции, когнитивным расстройствам, поражению периферических нервов конечностей. Алкогольная полинейропатия (болезнь Раймона) сопровождается:
- кахексией (сильным общим истощением);
- тремором конечностей (особенно проявляется в пальцах рук);
- висцеральными симптомами (цирроз печени, панкреатит);
- синдромом Клиппеля (провалы памяти);
- нервно-психическим расстройствам.
Лечение полинейропатии
Вначале необходимо правильно установить диагноз, ведь заболевание легко можно перепутать с полиомиелитом, энцефалитом, болезнью Шарко-Мари (нервальной амиотрофией) и другими заболеваниями.
Лечение ведется на основании выявленного патогенеза и проводится в форме этиотропной терапии, то есть:
- необходимо лечить в первую очередь аутоиммунную патологию;
- искоренить источники инфекции, интоксикации и аллергии;
- восстановить метаболизм в нервах.
Медикаментозное лечение
Назначаются:
- антибиотики и антивирусные средства (при инфекциях);
- ГКС (преднизолон в течение одной — двух недель);
- иммуноглобулин и плазмаферез;
- антигистаминные препараты;
- лекарства для улучшения нервной и мышечной проводимости (прозерин, соли калия, галантамин, витаминные В-комплексы);
- аскорбиновая и альфалипоевая кислота.
Для лечения интоксикации предписывается:
- промывание растворами (гидратация и дегидратация);
- гемодез;
- препараты аденозинтрифосфат (АТФ);
- кокарбоксилаза.
В период заболевания устанавливается белковая диета.
Лечение парезов и параличей
При восходящем быстром параличе Ландри проводится срочная реанимация с искусственной вентиляцией легких.
Параличи, парезы конечностей и контрактуры лечат при помощи:
- ЛФК, массажа, лечебной физиотерапии ((УВЧ, микроволны, соллюкс, электрофорез с новокаином, бальнеолечение, электромиостимуляция, сухое тепло, грязелечение)
- Электрофорез применяют и далее, комбинируя его поочередно с йодом, прозерином, галантамином, витамином В1.
- Бальнеолечение:
- при парезах рекомендуется гальванические ванны;
- вегетативно-трофических расстройствах — сульфидные;
- при боли или чувствительных нарушениях — радоновые ванны.
Прогноз полинейропатии
Прогноз полинейропатии в основном благоприятный, так как через 2 — 3 недели происходит восстановление нервных волокон. Исключение составляют хронические длительные заболевания, при которых не удается вылечить парез, паралич или контрактуру мышц. В этом случае больной скорее всего останется инвалидом, и на помощь ему придут ортопедические средства (кресло, бегунки, костыли
и т. д. ).
Неблагоприятный прогноз полинейропатии в виде летального исхода возможен:
- при параличе Ландри;
- острых формах Бери-бери;
- позднем диабете с симптомами восходящей гангрены;
- при тяжелом течении дифтерии (поражение дыхательного нерва и сильном отеке зева).
Большую роль в профилактике неблагоприятного исхода играет вовремя оказанная помощь.
Общие рекомендации к профилактике заболевания:
- Полноценное витаминизированное питание, с обязательным включением тиамина (витамина В1) и других витаминов.
- Раннее лечение при диабете первого и второго типа, амилоидозе и других обменных заболеваниях.
- Выявление и ликвидация вредных факторов, которые привели к полинейропатии (смена профессии, изменение питания, отмена аллергенного препарата, лечение алкоголизма
и т. д. ). - Своевременное лечение инфекционных (в особенности вирусных) болезней, артрита, коллагенозов.
- Профилактика эндокринных заболеваний.
- Своевременная вакцинация (в частности АКДС).